Pendant des décennies, la solution pour abaisser le taux de cholestérol afin de prévenir les crises cardiaques ou les accidents vasculaires cérébraux était de prescrire des statines. Malheureusement, de nombreuses personnes à qui l’on a prescrit des statines cessent de les prendre en raison de leurs effets secondaires, et d’autres remettent en question leur efficacité. Une étude a même révélé que les médecins du monde entier prescrivaient trop de statines, ce qui est potentiellement dangereux.
Le traitement par statines est-il adapté à son cas ? Un simple test mesurant le calcium dans les artères coronaires pourrait donner une meilleure idée de votre risque de crise cardiaque ou d’accident vasculaire cérébral.
Le « mauvais » cholestérol n’est peut-être pas si mauvais
Les médias et l’industrie alimentaire vantent l’importance d’un régime pauvre en cholestérol, et nous entendons souvent parler de « mauvais » et de « bon » cholestérol.
Le « mauvais » cholestérol est le cholestérol à lipoprotéines de basse densité (LDL) et le « bon » cholestérol est le cholestérol à lipoprotéines de haute densité (HDL).
Il est important de noter que sans cholestérol, nous ne pourrions pas survivre. Il contribue à la constitution de nos cellules et de nos hormones, joue un rôle crucial dans l’acheminement de l’insuline dans nos cellules et contribue à la constitution des vitamines essentielles A, D, E et K.
Le « mauvais » cholestérol n’est pas nécessairement mauvais. Selon une théorie, l’une des principales fonctions du LDL dans la circulation sanguine est d’aider à réparer les parois artérielles endommagées par l’inflammation et les bactéries. Mais lorsque le LDL s’accumule sur les parois des artères au fil du temps, il peut former des plaques de calcium dur qui bloquent le flux sanguin vers le cœur, provoquant éventuellement une crise cardiaque.
C’est pourquoi les analyses de sang annuelles comprennent généralement un taux de cholestérol à jeun avec une analyse des LDL, des HDL et des triglycérides.
L’objectif est que le LDL soit inférieur à 100, le HDL supérieur à 60 et les triglycérides inférieurs à 100. Les médecins prescrivent souvent une statine lorsque ces chiffres s’écartent de la norme.
Traitement par statines
En 1987, la Food and Drug Administration des États-Unis a approuvé le premier médicament hypocholestérolémiant, la lovastatine. Depuis lors, plusieurs autres médicaments à base de statines ont été développés par diverses sociétés pharmaceutiques, tous prétendant réduire le risque de crise cardiaque et d’accident vasculaire cérébral en réduisant le taux de cholestérol dans le sang.
En 2018, on estime que 145,8 millions de personnes dans le monde ont pris des statines et qu’entre 2002 et 2018, 21,35 millions de statines ont été achetées en moyenne chaque année, pour un coût de 24,5 milliards de dollars, soit 23 milliards d’euros.
Au fil des ans, l’efficacité et la sécurité des médicaments à base de statines ont été remises en question. De nombreuses personnes à qui l’on a prescrit des statines ont cessé de les prendre en raison de leurs effets secondaires, notamment :
• Faiblesse musculaire ;
• Rhabdomyolyse allant de légère à mortelle ;
• Dysfonctionnement du foie ;
• Apparition d’un diabète sucré ;
• Lésions rénales aiguës ;
• Perte de mémoire et troubles cognitifs.
Presque tous les médicaments à base de statines sont associés à des effets secondaires musculo-squelettiques. La myalgie est le symptôme le plus courant, et la myosite, moins fréquente, est associée à une augmentation de la créatine kinase (CK). La rhabdomyolyse est la forme musculo-squelettique la plus grave observée, avec une augmentation de la CK supérieure à 10 fois la limite supérieure de la normale et une myoglobinurie associée, une insuffisance rénale et des anomalies des électrolytes sériques.
D’autres se demandent si les statines réduisent le risque de crise cardiaque et d’accident vasculaire cérébral davantage qu’une alimentation saine et une activité physique régulière.
Une étude au moins a même affirmé que les statines peuvent être nocives et qu’elles sont prescrites de manière excessive.
En 2019, l’American Heart Association (AHA) a élaboré de nouvelles lignes directrices sur la prévention primaire des maladies cardiovasculaires, conseillant aux médecins de prendre en compte tous les facteurs de risque plutôt que de se contenter d’examiner le taux de cholestérol.
Lorsque les risques ne sont pas clairs, ou si les analyses sanguines d’un patient révèlent un taux élevé de LDL mais des facteurs de risque minimes, les directives de l’AHA invitent les médecins à prendre en compte le score CAC avant de décider d’un traitement par statines.
Quand les statines ne sont-elles pas nécessaires ?
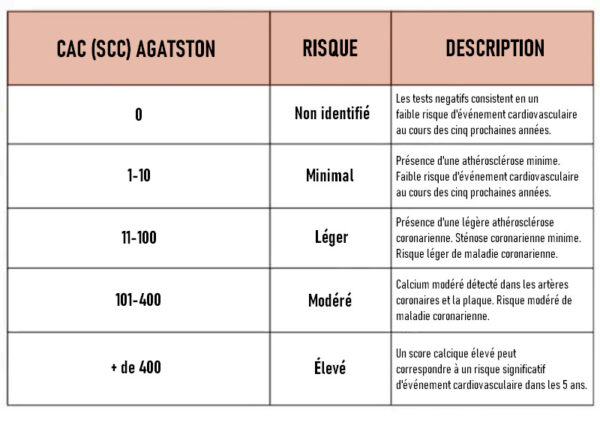
Le score CAC (coronary artery calcium) ou SCC (Score calcique coronaire) mesure l’étendue de la plaque calcifiée dans les artères coronaires à l’aide d’un scanner cardiaque.
Il est également connu sous le nom de score Agatston, du nom du Dr Arthur Agatson, qui a mis au point la technique de mesure dans les années 1990 alors qu’il travaillait à l’hôpital Mount Sinai de Miami Beach.
L’hôpital avait fait l’acquisition d’un scanner ultrarapide capable de donner une image claire du cœur et, en fin de compte, des dépôts de calcium à l’intérieur des artères coronaires. Le Dr Arthur Agatson a créé le système de notation en classant le risque de crise cardiaque ou d’accident vasculaire cérébral en fonction du nombre et de la taille des plaques de calcium dans les artères coronaires.
Avant que le Dr Arthur Agatson ne mette au point son nouveau système de score et ne soit adopté, l’étude Framingham Heart Study était la référence en matière de mesure du risque de maladie cardiovasculaire. Elle prenait en compte l’âge, le sexe, le taux de LDL, les antécédents familiaux de maladie cardiaque, le diabète et l’obésité. Les statines devenaient également plus facilement disponibles et la communauté médicale les saluait comme la solution pour réduire le risque de crise cardiaque et d’accident vasculaire cérébral.
Le Dr Arthur Agatson, cependant, n’était pas convaincu et a été motivé par la prise de conscience que toutes les personnes ayant un taux de cholestérol élevé n’avaient pas besoin de prendre des statines. Les statines n’étaient pas nécessaires si le taux de cholestérol était élevé mais que le score SCC (score calcique coronaire) était nul.
Le Dr Arthur Agatson a déclaré que jusqu’à 50% des personnes qui prenaient une statine en raison de leur taux de cholestérol élevé avaient un score SCC de zéro et n’avaient pas besoin de statines.
Il a également indiqué que plusieurs autres personnes ayant un taux de cholestérol normal et ne présentant aucun symptôme de maladie cardiovasculaire avaient un score SCC élevé, révélant une maladie grave qui nécessitait une intervention agressive.
Comment lire le score SCC d’Agatston
Le Dr Arthur Agatson suggère que les hommes de plus de 40 ans et les femmes de plus de 50 ans se fassent dépister et que les personnes ayant des antécédents familiaux importants de maladies cardiovasculaires se fassent dépister encore plus tôt. Il suggère d’effectuer une tomodensitométrie de suivi après cinq ans.
Le scanner coronaire permettant d’établir le score calcique coronaire coûte aux alentours de 150 euros, est pris en charge à 70% par la Sécurité sociale, à condition qu’il ait été prescrit par le médecin traitant. En fonction des garanties, le ticket modérateur pourra être partiellement ou totalement pris en charge par une mutuelle.
Le Dr Hillel Wirsztel, interniste à l’hôpital Saint Francis de Wilmington (Delaware), continue de prescrire des statines aux patients présentant des facteurs de risque tels que le diabète et des antécédents familiaux de maladies cardiovasculaires. Pourtant, explique-t-il, « je ne regarde pas le taux de cholestérol. Même avant les nouvelles directives, je ne prescrivais pas de statine simplement parce que le taux de cholestérol était élevé.
« Les facteurs de risque sont plus importants, en particulier lorsque les patients vieillissent », ajoute-t-il.
Le docteur Hillel Wirsztel reconnaît que la tomodensitométrie pour évaluer le score SCC (CAC) peut être un outil essentiel, mais qu’il est sous-utilisé, en particulier dans les pays où la médecine préventive n’est pas la première préoccupation.
Comment pouvez-vous nous aider à vous tenir informés ?
Epoch Times est un média libre et indépendant, ne recevant aucune aide publique et n’appartenant à aucun parti politique ou groupe financier. Depuis notre création, nous faisons face à des attaques déloyales pour faire taire nos informations portant notamment sur les questions de droits de l'homme en Chine. C'est pourquoi, nous comptons sur votre soutien pour défendre notre journalisme indépendant et pour continuer, grâce à vous, à faire connaître la vérité.